การรักษาโรคสมาธิสั้น (ADHD) โดยการกระตุ้นสมองด้วยคลื่นแม่เหล็ก (TMS)

บทนำ
โรคสมาธิสั้น หรือ Attention-Deficit/Hyperactivity Disorder (ADHD) เป็นภาวะความผิดปกติของพัฒนาการทางสมองที่พบบ่อยในเด็กและวัยรุ่น และอาจต่อเนื่องไปจนถึงวัยผู้ใหญ่ ส่งผลต่อสมาธิ การควบคุมตนเอง พฤติกรรม และการเรียนรู้ แม้การรักษามาตรฐานด้วยยาและพฤติกรรมบำบัดจะได้ผลดีในผู้ป่วยจำนวนมาก แต่ยังมีผู้ป่วยอีกส่วนหนึ่งที่ตอบสนองต่อการรักษาไม่ดี หรือมีผลข้างเคียงจากยา
ในช่วงทศวรรษที่ผ่านมา การรักษาด้วย การกระตุ้นสมองแบบไม่ต้องผ่าตัด (non-invasive brain stimulation) โดยเฉพาะการกระตุ้นด้วยคลื่นแม่เหล็กผ่านกะโหลกศีรษะ Transcranial Magnetic Stimulation (TMS) ได้รับความสนใจมากขึ้นในฐานะทางเลือกหรือการรักษาเสริมสำหรับ ADHD โดยมีหลักฐานทางวิชาการสนับสนุนเพิ่มขึ้นอย่างต่อเนื่อง
TMS คืออะไร และทำงานอย่างไร
TMS เป็นเทคโนโลยีที่ใช้สนามแม่เหล็กความเข้มสูงในช่วงเวลาสั้น ๆ กระตุ้นเซลล์ประสาทในสมองผ่านกะโหลกศีรษะ โดยไม่ต้องผ่าตัดและไม่ต้องดมยาสลบ รูปแบบที่ใช้ในการรักษาคือ repetitive TMS (rTMS) ซึ่งสามารถปรับการทำงานของวงจรสมอง (neural circuits) ให้สมดุลมากขึ้น
ในผู้ป่วย ADHD งานวิจัยพบความผิดปกติของวงจรสมองส่วนหน้า โดยเฉพาะ dorsolateral prefrontal cortex (DLPFC) ซึ่งเกี่ยวข้องกับ
- สมาธิ (attention)
- การควบคุมการยับยั้งพฤติกรรม (inhibitory control)
- การทำงานสติปัญญาชั้นสูงของสมอง (executive function)
TMS จึงถูกนำมาใช้เพื่อปรับการทำงานของสมองบริเวณเหล่านี้ให้ใกล้เคียงภาวะปกติมากขึ้น
หลักฐานวิชาการล่าสุด: TMS กับ ADHD
Systematic Review และ Meta-analysis ล่าสุด (2024–2025)
งานทบทวนวรรณกรรมเชิงระบบและการวิเคราะห์อภิมานล่าสุดได้สรุปข้อมูลจากการทดลองแบบสุ่มและมีกลุ่มควบคุม (randomized controlled trials) มีงานวิจัยหลักอยู่ 2 การศึกษา ได้แก่:
งานวิจัย systematic review & meta-analysis ล่าสุดจาก Brain and Behavior (2025)
การศึกษานี้รวบรวม รายงานการทดลองสุ่มแบบมีกลุ่มควบคุมทั้งหมด 8 งาน รวมผู้ป่วย ADHD จำนวน 325 คน เพื่อประเมินประสิทธิภาพและความปลอดภัยของ TMS เมื่อเทียบกับวิธีรักษาอื่นหรือการกระตุ้นแบบหลอก (sham stimulation) ผลสำคัญมีดังนี้: PubMed
- TMS มีผลบรรเทาอาการขาดสมาธิ (inattentive) และ ไฮเปอร์ไม่นิ่งหรือหุนหันพลันแล่น (hyperactivity/impulsivity) อย่างมีนัยสำคัญ หลังการรักษา 3–6 สัปดาห์ (ขนาดอิทธิพลของการรักษา หรือ effect sizes ใหญ่ โดย SMD ~ −0.94 สำหรับ inattention และ −0.98 สำหรับ hyperactivity/impulsivity)
- ในการติดตามผล 1 เดือนหลังการรักษา อาการขาดสมาธิ (inattentive) ยังคงดีขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มควบคุม
- ค่าคะแนนอาการรวม (total symptom score) มีแนวโน้มดีขึ้นในระยะติดตาม
- การรายงานผลข้างเคียงมีไม่มาก (เช่น ปวดศีรษะหรือไม่สบายหนังศีรษะ) แสดงถึง ความปลอดภัยที่ยังรับได้
งาน systematic review จาก Frontiers in Psychiatry (กุมภาพันธ์ 2025)
อีกงาน งานวิเคราะห์ผลทั้งในด้านสรีระประสาทวิทยา neurophysiology (cortical excitability) และประสิทธิภาพการรักษา (therapeutic efficacy) ได้พบว่า: PubMed
- พบการเปลี่ยนแปลงทางสรีระประสาทวิทยาที่สำคัญใน ADHD เช่น การยับยั้ง intracortical inhibition (SICI) ลดลง สอดคล้องกับสมมติฐานของการทำงานของ GABAergic circuits
- rTMS มีผลขนาดปานกลาง-ดีในการช่วยลดอาการ ADHD เมื่อเทียบกับการกระตุ้นหลอก (sham stimulation)
- ผู้วิจัยชี้ถึงความเป็นไปได้ของการใช้ TMS เพื่อประเมินและรักษาในเวลาเดียวกัน รวมทั้งแนะนำให้ศึกษาต่อเพื่อปรับให้เหมาะกับ พื้นที่เป้าหมายของสมอง (target regions) ต่าง ๆ
ตำแหน่งการกระตุ้นสมองที่ใช้ในการรักษา ADHD
จากงานวิจัยในปัจจุบัน ตำแหน่งที่ถูกศึกษาและใช้บ่อย ได้แก่:
- Left DLPFC – กระตุ้นด้วยความถี่สูง (high-frequency) เพื่อเพิ่มการทำงานของสมองด้านสมาธิและการควบคุมตนเอง
- Right DLPFC – กระตุ้นด้วยความถี่ต่ำ (low-frequency) เพื่อช่วยลดภาวะสมองทำงานมากเกิน (hyperexcitability)
- พื้นที่อื่น ๆ เช่น supplementary motor area (SMA) หรือ medial prefrontal cortex อยู่ระหว่างการศึกษาเพิ่มเติม
ตัวอย่างโปรโตคอล rTMS ที่ใช้ในการวิจัย ADHD
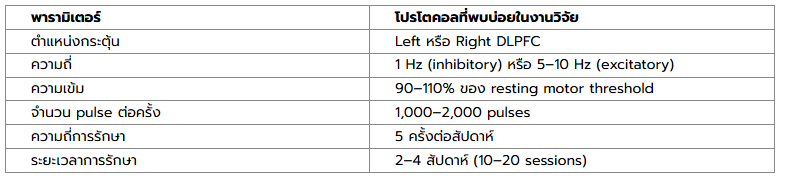
หมายเหตุ: โปรโตคอลอาจปรับให้เหมาะสมกับผู้ป่วยแต่ละราย ตามอายุ ความรุนแรงของอาการ และการตอบสนองต่อการรักษา
TMS เหมาะกับใคร
การรักษาด้วย TMS อาจเหมาะสำหรับ
- เด็กหรือวัยรุ่นที่ได้รับการวินิจฉัย ADHD อย่างชัดเจน
- ผู้ที่ตอบสนองต่อยามาตรฐานไม่ดี หรือมีผลข้างเคียงจากยา
- ผู้ที่ต้องการแนวทางการรักษาเสริมแบบไม่ใช้ยา
- ผู้ป่วยที่ได้รับการประเมินและดูแลโดยแพทย์ผู้เชี่ยวชาญด้านสมองและพัฒนาการเด็ก
TMS จัดเป็นการรักษาที่มีความปลอดภัยสูงเมื่อดำเนินการโดยทีมแพทย์ที่ผ่านการฝึกอบรม ผลข้างเคียงที่อาจพบ ได้แก่
- ปวดศีรษะหรือรู้สึกตึงบริเวณที่กระตุ้น
- อ่อนเพลียเล็กน้อยหลังการรักษา
- ภาวะแทรกซ้อนรุนแรง เช่น ชัก พบได้น้อยมาก และสามารถลดความเสี่ยงได้ด้วยการคัดกรองผู้ป่วยอย่างเหมาะสม
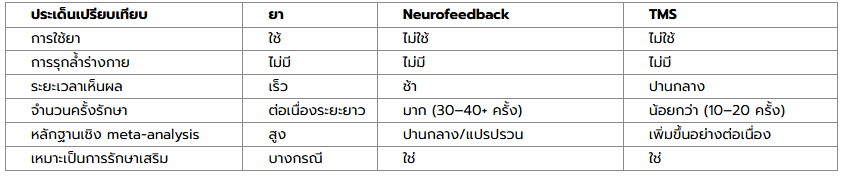
เปรียบเทียบแนวทางการรักษา ADHD: TMS vs ยา vs Neurofeedback
การรักษา ADHD ในปัจจุบันมีหลายแนวทาง แต่ละวิธีมีจุดเด่นและข้อจำกัดแตกต่างกัน การเลือกวิธีรักษาที่เหมาะสมควรพิจารณาจากลักษณะอาการ อายุ การตอบสนองต่อการรักษาเดิม และความต้องการของครอบครัว
1. การรักษาด้วยยา (Pharmacotherapy)
ยากลุ่มกระตุ้นสมอง เช่น methylphenidate และ amphetamine derivatives รวมถึงยากลุ่ม non-stimulant เป็นแนวทางมาตรฐานที่ใช้กันอย่างแพร่หลาย
จุดเด่น
- เห็นผลค่อนข้างรวดเร็ว โดยเฉพาะด้านสมาธิและการควบคุมพฤติกรรม
- มีหลักฐานวิจัยจำนวนมากและแนวทางเวชปฏิบัติที่ชัดเจน
ข้อจำกัด
- อาจเกิดผลข้างเคียง เช่น เบื่ออาหาร นอนไม่หลับ ใจสั่น หรืออารมณ์แปรปรวน
- ผู้ป่วยบางรายตอบสนองต่อยาไม่ดี หรือไม่สามารถใช้ยาในระยะยาวได้
- ไม่ได้มุ่งปรับการทำงานของวงจรสมองในระยะยาว
2. Neurofeedback
Neurofeedback เป็นการฝึกสมองโดยอาศัยการวัดคลื่นไฟฟ้าสมอง (EEG) แบบ real-time เพื่อให้ผู้ป่วยเรียนรู้การควบคุมการทำงานของสมองตนเอง
จุดเด่น
- ไม่ใช้ยาและไม่รุกล้ำร่างกาย
- เหมาะสำหรับเด็กที่ไม่ต้องการใช้ยา หรือใช้เป็นการรักษาเสริม
ข้อจำกัด
- ต้องใช้จำนวนครั้งในการฝึกค่อนข้างมาก (มักมากกว่า 30–40 sessions)
- ผลการรักษามีความแปรปรวน ขึ้นกับความร่วมมือของผู้ป่วยและโปรโตคอลที่ใช้
- หลักฐานเชิงวิเคราะห์วรรณกรรมอย่างเป็นระบบ (systematic review) ยังให้ผลลัพธ์ไม่สม่ำเสมอ เมื่อเทียบกับการกระตุ้นหลอก (sham training)
3. การรักษาด้วย TMS (Transcranial Magnetic Stimulation)
TMS เป็นการกระตุ้นสมองโดยตรงผ่านสนามแม่เหล็ก เพื่อปรับสมดุลการทำงานของวงจรสมองที่เกี่ยวข้องกับ ADHD
จุดเด่น
- เป็นการรักษาแบบไม่รุกล้ำและไม่ต้องใช้ยา
- มีหลักฐาน systematic review และ meta-analysis ล่าสุดสนับสนุนประสิทธิภาพ โดยเฉพาะด้าน inattention และ executive function
- ระยะเวลาการรักษาค่อนข้างสั้น (ประมาณ 10–20 ครั้ง)
- สามารถออกแบบโปรโตคอลแบบเฉพาะบุคคล (personalized neuromodulation)
- ยังอยู่ในระยะพัฒนาแนวทางมาตรฐานสำหรับ ADHD
- ต้องดำเนินการโดยแพทย์ผู้เชี่ยวชาญและอุปกรณ์ที่ได้มาตรฐาน
ข้อเสนอแนะเชิงฉันทามติทางคลินิก (Clinical Consensus Statement)
บทความฉบับนี้สะท้อนมุมมองเชิงฉันทามติของแพทย์เวชศาสตร์ฟื้นฟูและจิตแพทย์เด็ก โดยอ้างอิงหลักฐานทางวิชาการที่มีอยู่ในปัจจุบัน สามารถสรุปข้อเสนอแนะเชิงคลินิกได้ดังนี้
- ADHD เป็นโรคทางพัฒนาการของประสาท (neurodevelopmental disorder) ที่มีพื้นฐานจากความผิดปกติของวงจรสมองหลายระบบ โดยเฉพาะ fronto-striatal และ fronto-parietal networks การรักษาที่มุ่งปรับการทำงานของสมองโดยตรงจึงมีเหตุผลเชิงกลไกที่ชัดเจน
- Transcranial Magnetic Stimulation (TMS) จัดเป็น non-invasive neuromodulation ที่มีข้อมูลสนับสนุนเพิ่มขึ้นอย่างต่อเนื่องจากงานวิจัยระดับ randomized controlled trials และ systematic reviews
- จากหลักฐานปัจจุบัน TMS มีศักยภาพในการลดอาการด้าน inattention และ executive dysfunction โดยเฉพาะในผู้ป่วยที่ไม่ตอบสนองต่อการรักษามาตรฐานด้วยยา หรือมีข้อจำกัดด้านผลข้างเคียง
- TMS ไม่ควรถูกมองว่าเป็นการทดแทนการรักษามาตรฐานทั้งหมด แต่เหมาะสมในฐานะการรักษาเสริม (adjunctive therapy) ภายใต้การประเมินแบบสหสาขาวิชาชีพ (multidisciplinary assessment)
- การเลือกผู้ป่วย การกำหนดตำแหน่งกระตุ้น และการปรับโปรโตคอลควรดำเนินการโดยแพทย์ที่มีความเชี่ยวชาญด้าน neuromodulation และพัฒนาการเด็ก เพื่อความปลอดภัยและประสิทธิผลสูงสุด
บทสรุป
หลักฐานทางวิชาการล่าสุดสนับสนุนว่า TMS เป็นแนวทางการรักษาที่มีศักยภาพสำหรับผู้ป่วย ADHD โดยเฉพาะในรายที่ไม่ตอบสนองต่อการรักษามาตรฐาน การรักษานี้ไม่ต้องผ่าตัด มีความปลอดภัย และสามารถใช้เป็นการรักษาเสริมควบคู่กับแนวทางอื่นได้
ในคลินิกที่คำนึงถึงประสิทธิภาพการรักษา จำต้องมุ่งเน้นการประเมินและออกแบบแผนการรักษาแบบเฉพาะบุคคล (personalized neuromodulation) ภายใต้การดูแลของแพทย์ผู้เชี่ยวชาญ เพื่อให้ผู้ป่วยเด็กแต่ละรายได้รับการรักษาที่เหมาะสมและปลอดภัยที่สุด
ในมุมมองเชิงฉันทามติของผู้เชี่ยวชาญ Transcranial Magnetic Stimulation เป็นแนวทางการรักษาที่มีพื้นฐานทางประสาทวิทยาที่ชัดเจนและมีหลักฐานเชิงประจักษ์สนับสนุนเพิ่มขึ้นอย่างต่อเนื่องสำหรับ ADHD แม้ยังจำเป็นต้องมีการศึกษาขนาดใหญ่และการติดตามระยะยาวเพิ่มเติม แต่ TMS มีบทบาทสำคัญในฐานะทางเลือกหรือการรักษาเสริมสำหรับผู้ป่วยบางกลุ่ม โดยเฉพาะในบริบทของการรักษาแบบเฉพาะบุคคล (personalized medicine)
บทสรุปภาพรวมสำหรับผู้ปกครอง: การรักษาโรคสมาธิสั้น (ADHD) ด้วย TMS
ADHD คืออะไร และเหตุใดการรักษาจึงต้องมากกว่าแค่ยา
โรคสมาธิสั้น (ADHD) เป็นภาวะที่เกี่ยวข้องกับการทำงานของสมองส่วนหน้า ซึ่งควบคุมสมาธิ การวางแผน และการยับยั้งพฤติกรรม แม้ยาจะเป็นการรักษาหลักที่ได้ผลดีในเด็กจำนวนมาก แต่มีเด็กบางกลุ่มที่ตอบสนองต่อยาไม่ดี หรือมีผลข้างเคียง ทำให้ผู้ปกครองมองหาทางเลือกอื่นที่ปลอดภัยและมีหลักฐานรองรับ
TMS คืออะไร
Transcranial Magnetic Stimulation (TMS) คือการกระตุ้นสมองด้วยคลื่นแม่เหล็กจากภายนอกศีรษะ โดยไม่ต้องผ่าตัดและไม่ต้องใช้ยา การรักษานี้มุ่งปรับการทำงานของสมองส่วนที่เกี่ยวข้องกับสมาธิและการควบคุมตนเอง ซึ่งเป็นหัวใจสำคัญของอาการ ADHD
TMS ช่วยเด็ก ADHD ได้อย่างไร (จากงานวิจัยล่าสุด)
จากงานวิจัยระดับนานาชาติแบบ systematic review และ meta-analysis พบว่า TMS สามารถช่วย:
- ลดอาการขาดสมาธิ
- ช่วยให้การควบคุมพฤติกรรมดีขึ้น
- เสริมการทำงานด้านการวางแผนและการจัดการตนเอง
- ผลการรักษามักเริ่มเห็นภายในไม่กี่สัปดาห์ และผลข้างเคียงส่วนใหญ่ไม่รุนแรง เช่น ปวดศีรษะเล็กน้อยหรือรู้สึกตึงบริเวณที่กระตุ้น
TMS แตกต่างจากยาและ Neurofeedback อย่างไร
ยา: เห็นผลเร็ว แต่บางรายมีผลข้างเคียงหรือไม่เหมาะกับการใช้ระยะยาว
Neurofeedback: ไม่ใช้ยา แต่ต้องฝึกหลายครั้งและผลอาจแตกต่างกันในแต่ละคน
TMS: ไม่ใช้ยา ระยะการรักษาสั้นกว่า และมีหลักฐานวิจัยสนับสนุนเพิ่มขึ้นอย่างต่อเนื่อง
เด็กแบบใดอาจเหมาะกับ TMS
- เด็กที่ได้รับการวินิจฉัย ADHD โดยแพทย์ผู้เชี่ยวชาญ
- เด็กที่ใช้ยาแล้วได้ผลไม่ดี หรือมีผลข้างเคียง
- เด็กที่ต้องการแนวทางการรักษาเสริมที่ไม่ใช้ยา
สรุปสำหรับผู้ปกครอง
TMS เป็นแนวทางการรักษา ADHD ที่ปลอดภัย ไม่ต้องผ่าตัด และมีหลักฐานทางการแพทย์สนับสนุนเพิ่มขึ้น เหมาะใช้เป็นการรักษาเสริมหรือทางเลือกในเด็กบางกลุ่ม ภายใต้การดูแลของแพทย์ผู้เชี่ยวชาญ
- Fu B, Zhou X, Zhou X, Li X, Chen Z, Zhang Y, Du Q. Efficacy and Safety of Transcranial Magnetic Stimulation for Attention-Deficit Hyperactivity Disorder: A Systematic Review and Meta-Analysis. Brain and Behavior. 2025;15(1):e70246. doi:10.1002/brb3.70246. PMID:39829146. PubMed
- Han J, Zhang S, Li Y, et al. Transcranial magnetic stimulation in attention-deficit/hyperactivity disorder: a systematic review and meta-analysis of cortical excitability and therapeutic efficacy. Front Psychiatry. 2025;16:1544816. doi:10.3389/fpsyt.2025.1544816. Frontiers
- Zhang L, Li Z, Meng H, et al. A meta-analysis on the therapeutic efficacy of repetitive transcranial magnetic stimulation for cognitive functions in attention-deficit/hyperactivity disorders. BMC Psychiatry. 2023;23:756. doi:10.1186/s12888-023-05261-2. Springer
- Dirlikov B, Rosch KS, O’Neill J, et al. Transcranial Magnetic Stimulation in Treatment of Adolescent Attention Deficit/Hyperactivity Disorder: A Narrative Review of Literature. J Child Adolesc Psychopharmacol. 2021;31(8):523–534. doi:10.1089/cap.2021.0023. PMID:34150364. PubMed
- Chung W, Yeh PY, Cheng YS, Liu C, Fan HY, Tzang RF, et al. Factors influencing therapeutic effectiveness of electroencephalogram-based neurofeedback against core symptoms of ADHD: a systematic review and meta-analysis. J Psychiatry Neurosci. 2022;47(6):E435–E446. doi:10.1503/jpn.220125. ThaiJo
- Roy S, Mandal N, Ray A, Roy PK, Bhattacharyya A, Saha PK. Effectiveness of neurofeedback training, behaviour management including attention enhancement training and medication in children with ADHD – comparative follow up study. Asian J Psychiatry. 2022;76:103133. doi:10.1016/j.ajp.2022.103133. ThaiJo
- Rossi S, Hallett M, Rossini PM, Pascual-Leone A; The Safety of TMS Consensus Group. Safety, ethical considerations, and application guidelines for the use of transcranial magnetic stimulation in clinical practice and research. Clin Neurophysiol. 2021;132(1):269–306. doi:10.1016/j.clinph.2020.10.003. (Guideline reference)
บทความนี้เป็นบทความต้นฉบับ อนุญาตให้นำไปเผยแพร่ได้ โดยอ้างอิงตามแหล่งที่มาตามนี้
ปัณณวิชญ์ วงศ์วิวัฒนานนท์. (2568). การรักษาโรคสมาธิสั้น (ADHD) โดยการกระตุ้นสมองด้วยคลื่นแม่เหล็ก (TMS) https://www.doctorpanrehab.com/blog/9120/การรักษาโรคสมาธิสั้น-adhd-โดยการกระตุ้นสมองด้วยคลื่นแม่เหล็ก-tms



